Per anni, nella pratica clinica e nell’immaginario collettivo, il colesterolo HDL è stato considerato il cosiddetto “colesterolo buono”. Un valore elevato veniva interpretato come rassicurante, quasi una protezione naturale nei confronti del rischio cardiovascolare. Le evidenze più recenti, tuttavia, impongono una revisione di questa semplificazione.
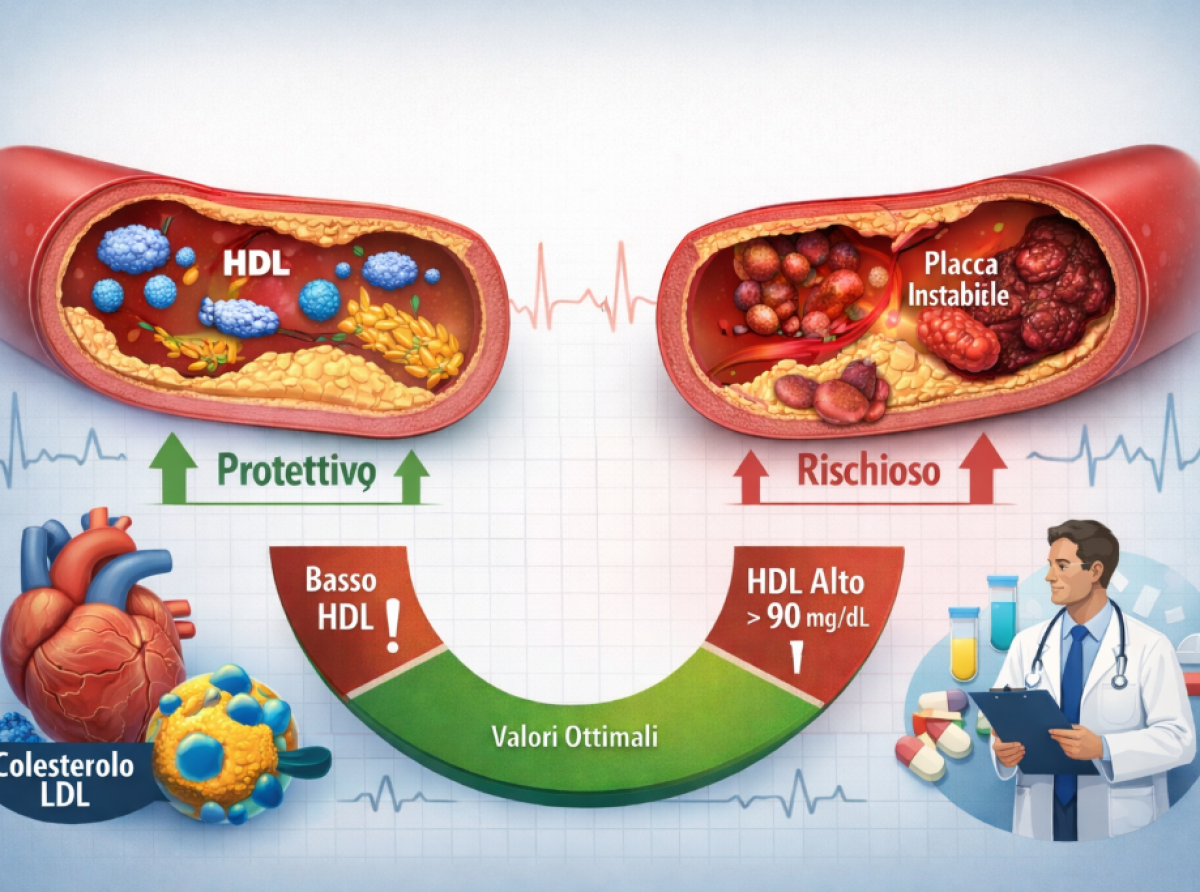
Tradizionalmente, livelli elevati di HDL-colesterolo sono stati associati a una riduzione del rischio cardiovascolare. Oggi sappiamo che questa relazione non è lineare. Se valori bassi di HDL restano chiaramente associati a un aumento del rischio, anche concentrazioni molto elevate possono correlare con un incremento del rischio stesso. Si delinea quindi una relazione a U, in cui sia livelli troppo bassi sia livelli eccessivamente alti possono risultare sfavorevoli.
Le funzioni dell’HDL nell’organismo
Dal punto di vista fisiopatologico, l’HDL svolge funzioni fondamentali. È coinvolto nel trasporto inverso del colesterolo, contribuendo alla sua rimozione dalle placche aterosclerotiche, possiede attività antinfiammatoria, esercita un effetto antiossidante e svolge un’azione antitrombotica. Questi meccanismi partecipano alla protezione dell’endotelio e alla stabilità della placca aterosclerotica.
Le linee guida della European Society of Cardiology e della European Atherosclerosis Society indicano che valori di HDL inferiori a 40 mg/dL negli uomini e a 50 mg/dL nelle donne sono associati a un aumento del rischio cardiovascolare. Tra 40 e 60 mg/dL si osserva una relazione favorevole, mentre oltre i 60 mg/dL il beneficio tende a stabilizzarsi. Al di sopra dei 90 mg/dL, alcune evidenze suggeriscono persino un possibile aumento del rischio.
Perché l’HDL non è un target terapeutico
È importante sottolineare che l’HDL non rappresenta un target terapeutico. Gli studi clinici hanno dimostrato che un aumento farmacologico dell’HDL non si traduce in un miglioramento degli outcome cardiovascolari. La riduzione del rischio passa principalmente attraverso l’abbassamento del colesterolo LDL. In altre parole, non è determinante quanto HDL sia presente, ma come si inserisce all’interno del profilo lipidico complessivo.
Un aspetto particolarmente rilevante riguarda la funzionalità dell’HDL. In condizioni come l’infiammazione cronica, la sindrome metabolica e le malattie autoimmuni, l’HDL può diventare disfunzionale. Ciò comporta una ridotta capacità di rimuovere il colesterolo, una perdita delle proprietà protettive e, in alcuni casi, l’acquisizione di caratteristiche pro-infiammatorie. In queste situazioni, l’HDL non è soltanto meno efficace, ma può risultare potenzialmente dannoso.
La ricerca si sta orientando verso parametri più sofisticati, come la capacità di efflusso del colesterolo e l’attività antinfiammatoria dell’HDL, che in futuro potrebbero consentire una stratificazione del rischio cardiovascolare più accurata. Tuttavia, questi strumenti non sono ancora disponibili nella pratica clinica quotidiana.
Cosa cambia nella pratica clinica
Nella realtà ambulatoriale, questo cambiamento di prospettiva ha implicazioni concrete. Non è più corretto rassicurare il paziente sulla base di un HDL elevato. È invece necessario valutare il rischio cardiovascolare globale, ponendo particolare attenzione ai livelli di LDL e al controllo dei principali fattori di rischio, come pressione arteriosa, glicemia e abitudine al fumo, all’interno di un approccio integrato al paziente.
Il colesterolo HDL non può più essere considerato semplicemente “buono”. È un attore complesso, il cui ruolo dipende non solo dalla quantità, ma anche dalla qualità e dal contesto biologico in cui si inserisce. La prevenzione cardiovascolare moderna si fonda su un principio chiave: trattare le cause piuttosto che inseguire i numeri.